En algún momento de nuestras vidas es probable que nos preguntemos qué es la osteoporosis. El significado literal es hueso poroso. Se trata de una enfermedad silenciosa que adelgaza y debilita los huesos y puede tener efecto hasta en los dientes.
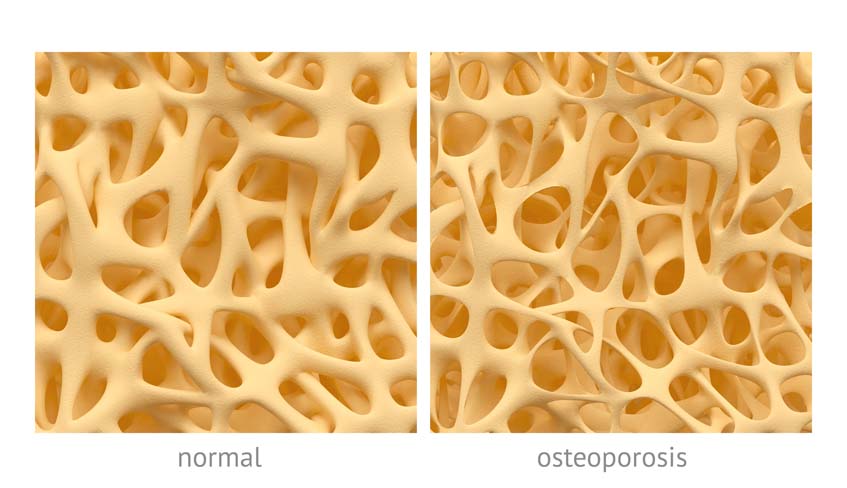
Los huesos se vuelven más frágiles y hay más probabilidad de que se rompan. Las fracturas ocurren con mayor frecuencia en la cadera, la columna y las muñecas. La enfermedad se desarrolla sin síntomas hasta que el hueso se rompe, como consecuencia de una caída o siendo causa de ella. Las fracturas en la espina dorsal provocan disminución de estatura y la espalda encorvada, la llamada cifosis, también conocida como joroba.
Todas las personas perdemos masa ósea con la edad. Con el paso del tiempo, se regenera menos masa ósea para reemplazar la existente. La osteoporosis puede aparecer a cualquier edad. Pero las personas mayores tienen más riesgo de padecerla. Fundamentalmente, las mujeres adultas, ya que sus huesos son más pequeños, delgados y menos densos que los de los hombres.
Un 30% de las mujeres la sufren tras la menopausia, al producirse menos estrógenos, hormona que contribuye a mantener los huesos fuertes.
Factores de riesgo de la osteoporosis
Además del envejecimiento, otros factores de riesgo de la osteoporosis son:
- Los antecedentes familiares de la enfermedad.
- Ser de constitución pequeña y delgada.
- El sedentarismo y la falta de ejercicio físico.
- Los trastornos de la conducta alimentaria -anorexia, bulimia- que derivan en menor desarrollo de masa muscular.
- Ciertas enfermedades como ser diabético, celiaco, presentar enfermedad inflamatoria intestinal.
- Tomar ciertos medicamentos para problemas de salud como el asma, lupus o enfermedad de la tiroides.
- Ser fumador.
- Beber alcohol.
Diagnóstico de la osteoporosis: pruebas para detectarla
Densitometría ósea
Para el diagnóstico de la osteoporosis se utiliza la densitometría ósea o DEXA (Dual Energy X-ray Absorptiometry/absorciometría con rayos X de doble energía), una prueba indolora y no invasiva que utiliza baja radiación para medir la densidad ósea, predecir el riesgo de fracturas y la respuesta al tratamiento en las personas que ya tienen osteoporosis.
Dicha prueba está recomendada en las mujeres menopáusicas y en las mayores de 65 años, así como en personas de ambos sexos que hayan sufrido una fractura por fragilidad o que cuenten con antecedentes familiares de osteoporosis.
La densitometría ósea también debe realizarse como medida de control en las personas con riesgo de osteoporosis secundaria, como por ejemplo las que sufren enfermedades o toman medicamentos que deterioran la salud de los huesos.
Con la densitometría ósea se puede examinar la densidad de los huesos de todas las zonas del cuerpo, pero se mide habitualmente en la zona lumbar y en la cadera. La medición puede hacerse con distintos dispositivos:
- Un equipo central con una camilla sobre la que hay suspendido un brazo que realiza las mediciones. Este equipo se utiliza habitualmente para medir la densidad ósea en la cadera y la columna vertebral.
- Dispositivos portátiles para medir la densidad ósea en la muñeca, el talón o el dedo.
Los resultados obtenidos en la densitometría se comparan con los de una persona sin osteoporosis con las mismas características étnicas, sexo, edad, etc., lo que permite saber si hay una pérdida de masa ósea fuera de la normalidad.
¿Cómo se interpretan los resultados de la densitometría ósea?
Los resultados de la densitometría ósea se muestran con una puntuación o clasificación ‘T’:
- T score entre +1 y -1: densidad ósea normal.
- T score entre -1 y -2,5: indica que la densidad ósea está por debajo de lo normal, pero no es lo suficientemente baja como para considerarla osteoporosis. A este estado se le denomina osteopenia.
- T score inferior a -2,5: osteoporosis.
Otras pruebas para detectar la osteoporosis
Existen otras herramientas para el diagnóstico de la osteoporosis:
- Radiografía simple: ayuda a detectar y hacer seguimiento de las fracturas, pero no mide la densidad ósea.
- Marcadores de remodelación ósea: se analiza una muestra de sangre o de orina para buscar sustancias específicas que se generan en el proceso formación y destrucción del hueso.
Tratamiento de la osteoporosis
- Calcio y vitamina D. Se recomienda consumir al menos 1.000 mg/día de calcio en adultos sanos, y entre 1.200 y 1.500 mg/día en mujeres postmenopáusicas y personas mayores de ambos sexos. En cuanto a la vitamina D, se recomienda un consumo de 600 a 800 UI/día. La vitamina D es una hormona fundamental para el hueso. Se activa en la piel cuando ésta recibe el efecto de la irradiación solar. La causa más frecuente de hipovitaminosis es la falta de exposición solar por lo que los ancianos institucionalizados son la población más afectada. Lo mejor es obtener estas cantidades a través de la alimentación, pero cuando no es posible se pueden tomar suplementos que combinan calcio y vitamina D.
- Bisfosfonatos (ácido alendrónico, risedrónico, ibandrónico y zoledrónico). Son fármacos antirresortivos que se administran por vía oral o intravenosa y disminuyen el deterioro óseo. Aunque su mecanismo de acción no es bien conocido, se ha demostrado que reducen el riesgo de fractura vertebral en hombres y mujeres, y también las de caderas en mujeres postmenopáusicas.
- Moduladores selectivos de los receptores estrogénicos (SERMs) y los estrógenos. El descenso del nivel de estrógenos en la menopausia acelera la pérdida de masa ósea. Estos moduladores actúan produciendo algunos de los efectos de los estrógenos y reducen la frecuencia de fracturas vertebrales en mujeres postmenopáusicas.
- Anticuerpos monoclonales antirresortivos (denosumab). Están indicados en mujeres posmenopáusicas y en hombres con riesgo elevado de fractura
s. Se administran mediante una inyección por vía subcutánea cada 6 meses.
- Teriparatida, un análogo de la hormona paratiroidea humana, es un fármaco osteoformador que estimula la formación de hueso y reduce las posibilidades de fractura.
Recomendaciones para tratar la osteoporosis: tratamiento natural
Alimentos para combatir la osteoporosis
La osteoporosis debe combatirse desde la prevención y la práctica de una vida sana.
El tratamiento de la osteoporosis se basa, en primer lugar, con una dieta rica en calcio, en función de la edad, para mantener los huesos fuertes, algunos de ellos son:
- Productos lácteos como el yogur y el queso.
- El zumo de naranja.
- Las sardinas
- Las verduras de hoja, como el brócoli o la col.
Vitamina D
También se debe contar con niveles elevados de vitamina D, que ayuda a que el cuerpo absorba el calcio de los alimentos consumidos.
La vitamina D se genera ante la exposición solar. Es recomendable tomar el sol entre 10 y 15 minutos de dos a tres veces por semana. La vitamina D también puede obtenerse a través de alimentos como la yema de huevo o el salmón, así como la leche.
Ejercicio físico para la osteoporosis
Una vida activa a través del ejercicio físico que implique carga de peso para formar los huesos y ayudar a prevenir la pérdida de masa ósea es, asimismo, beneficiosa. Actividades como bailar, caminar, correr, el yoga, y el pilates, tai chi o subir escaleras fortalecen los huesos, mejoran la fuerza muscular y contribuyen al equilibrio para evitar caídas y fracturas.
Buenos hábitos
También hay que dejar el tabaco, ya que disminuye la masa ósea al reducir la absorción del calcio, y evitar el exceso de alcohol, que también provoca pérdida ósea, contribuyen a disminuir el riesgo de presentar osteoporosis. Cuidar la fortaleza de los huesos desde la juventud es la mejor prevención de la osteoporosis que afecta a la cantidad y calidad del hueso y que causa más de tres millones de fracturas anuales en Europa.
Lee más sobre la osteoporosis
Osteoporosis y obesidad
 Buscar médico en Sanitas
Buscar médico en Sanitas

 Buscar médico en Sanitas
Buscar médico en Sanitas




